O que é a Síndrome de Marfan?
Você conhece alguém muito flexível? A síndrome de Marfan causa frouxidão dos tecidos e é uma doença genética que afeta o tecido conjuntivo do corpo. Ele que mantém unidas todas as células do corpo, órgãos e tecidos e desempenha um papel importante em ajudar o corpo a crescer e desenvolver-se adequadamente.
O QUE É SÍNDROME DE MARFAN?
O tecido conectivo (conjuntivo) é composto por proteínas. A proteína que desempenha um papel na síndrome de Marfan é chamada fibrillin-1. A doença é causada por um defeito (ou mutação) no gene que diz ao corpo como fazer a fibrillin-1. Esta mutação resulta em aumento numa proteína chamada fator de crescimento transformante beta, ou TGF-?. O aumento dos níveis dela causa problemas nos tecidos conjuntivos em todo o corpo. Por sua vez, cria as características e problemas médicos associados com a síndrome e as desordens relacionadas.
Como o tecido conjuntivo é encontrado em todo o corpo, a síndrome de Marfan pode afetar muitas partes diferentes dele. Características da doença são frequentemente encontradas no coração, vasos sanguíneos, ossos, articulações e olhos. Algumas características, por exemplo, são o alargamento da aorta (expansão do vaso sanguíneo principal que transporta o sangue para fora do coração para o resto do corpo) – pode ser fatal. Os pulmões, pele e sistema nervoso também podem ser afetados, mas não a inteligência.
QUAIS SÃO OS SINAIS?
As pessoas nascem com síndrome de Marfan e doenças relacionadas, mas eles podem não perceber os sinais até mais tarde na vida. No entanto, características e desordens relacionadas podem aparecer em qualquer idade. Algumas descobrem no nascimento ou quando crianças.
Outras desenvolvem características, incluindo o alargamento da aorta, quando adolescentes ou mesmo adultos. As características são progressivas, o que significa que pode piorar à medida que as pessoas envelhecem.
Tudo isso faz com que seja muito importante para as pessoas com a síndrome e as doenças relacionadas terem um acompanhamento contínuo, especialmente para os aspectos de risco de vida da condição como a ampliação aórtica. Um diagnóstico preciso e precoce ajuda a garantir o tratamento adequado. Eles podem evitar que os sintomas piorem e, finalmente, salvar vidas.
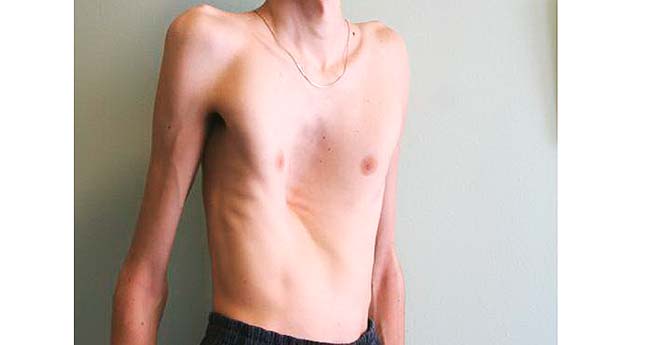
Alguns sinais são fáceis de ver:
• Braços longos, pernas e dedos
• Tipo de corpo: alto e magro
• Espinha curvada
• Peito afunda ou se eleva para fora
• Juntas (articulações) flexíveis
• Pé chato
• Dentes afiados
• Estrias na pele que não estão relacionados ao ganho de peso ou perda
OSSOS E ARTICULAÇÕES
Muitas vezes provoca problemas nos ossos e articulações, e estes sinais são os que primeiro levam uma pessoa a suspeitar da síndrome. Essas características do esqueleto acontecem quando os ossos crescem muito e são mais longos ou os ligamentos (tecido conjuntivo que sustenta as articulações unidas) se tornar elástico – como elásticos frouxos.
Quando os ossos crescem extremamente longos:
• Seu peito pode afundar (tórax escavado) ou ficar pra fora (peito de pombo). Isso acontece quando as costelas crescem muito.
• Os seus braços, pernas, dedos e dedos do pé podem ser muito longos e finos. O seu médico pode verificar se eles são longos quando você estica os braços para o lado)
Quando os ligamentos são elástico e soltos:
• Você pode ter um arco do pé baixo (pé plano ou pés chatos) ou muito alto
• Sua coluna pode curvar para o lado (escoliose) ou para a frente (cifose).
• Ossos da coluna (vértebras) podem deslizar uns sobre os outros (espondilolistese).
Isso ocorre com mais frequência na parte inferior da coluna:
• Você pode ter o movimento extra (hipermobilidade) em sua mão e pulso. Isso pode tornar difícil segurar lápis ou canetas.
• Os seus joelhos, quadris, ombros, ou outras articulações podem escorregar fora do lugar.
• Você pode ter garra ou martelo dedos do pé (flexão anormal dos dedos dos pés). Mais difícil de detectar são os sinais que incluem problemas cardíacos, especialmente os relacionados com a aorta. Outros sinais podem incluir súbito colapso do pulmão e problemas oculares, incluindo miopia severa, descolamento de retina, glaucoma precoce e início de catarata.
DIAGNÓSTICO
Obter diagnóstico da Marfan muitas vezes pode ser feito após exames de várias partes do corpo por médicos experientes com doenças do tecido conjuntivo, incluindo:
• Uma história médica e familiar detalhada, incluindo informações sobre qualquer membro da família que podem ter a doença ou que tiveram um, morte relacionada com o coração inexplicavelmente cedo.
• Um exame físico completo
• Ecocardiograma. Este teste olha para o seu coração, suas válvulas, e a aorta
• Eletrocardiograma (ECG). Este teste verifica a sua frequência cardíaca e ritmo cardíaco.
• Um exame oftalmológico, incluindo uma avaliação com “lâmpada de fenda” para ver se as lentes em seus olhos estão fora de lugar. É importante que o médico dilata totalmente as pupilas.
• Outros exames são a tomografia computadorizada (TC) ou a ressonância magnética (MRI) da parte inferior das costas. Estes testes podem ajudar o médico a ver se você tem um problema nas costas, que é muito comum em pessoas com síndrome de Marfan, chamado ectasia dural (inchaço do saco dural que envolve a coluna vertebral).
• O teste genético pode fornecer informações úteis em alguns casos.
TRATAMENTO
É uma condição que não pode ser curada, você pode viver uma vida longa e plena com o tratamento e manejo adequado. Todo mundo é diferente, dependendo de como grave ou leve as suas características são.
Em geral, você pode esperar algumas coisas que você precisa pensar em cada dia, tais como medicamentos e limitações na atividade física, mas na maioria dos casos as pessoas com essa síndrome praticam e se dão muito bem em esportes que precisam alongamento como ginástica artística, balé e natação, por exemplos. Existem consultas de rotina, que podem ser anuais ou mais frequentes, bem como outras avaliações para certificar-se de que seus sintomas não estão piorando. Às vezes, quando os sintomas progridem, o seu médico pode recomendar a cirurgia corretiva nas deformidades e alterações causadas pela síndrome.
Ana Paula Simões é Professora Instrutora da Irmandade da Santa Casa de Misericórdia de São Paulo e Mestre em Medicina, Ortopedia e Traumatologia e Especialista em Medicina e Cirurgia do Pé e Tornozelo pela Faculdade de Ciências Médicas da Santa Casa de São Paulo. É Membro titular da Sociedade Brasileira de Ortopedia e Traumatologia; da Associação Brasileira de Medicina e Cirurgia do Tornozelo e Pé, da Sociedade Brasileira de Artroscopia e Traumatologia do Esporte; e da Sociedade Brasileira de Medicina do Esporte






